Физиологическая незрелость тазобедренного сустава – достаточно распространенная проблема, с которой сталкиваются многие мамы новорожденных малышей. Очень пугает маму страшное слово “недоразвитие”, которое звучит как приговор. Не стоит огорчаться! Данная патология является достаточно серьезной, однако поддается коррекции. Своевременная диагностика и корригирующие мероприятия помогают, в большинстве случаев, свести последствия недоразвития к минимуму. Для того, чтобы помочь малышу выздороветь, нужно понять причину возникновения проблемы с суставами.
Что такое физиологическая незрелость
Прежде всего стоит отметить, что понятие “физиологическая незрелость” означает, что этот процесс произошел в силу ряда “естественных” причин и тяжести течения беременности у матери. Некоторые физиологические особенности тазобедренных суставов у новорожденных возникают вследствие нарушений двигательной активности эмбриона и плода еще до рождения. Организм ребенка в целом и отдельные его органы в частности можно считать зрелыми, когда их физиологические функции соответствуют календарному возрасту.
Физиологическая незрелость тазобедренных суставов чаще встречается у недоношенных детей. Такие младенцы отличаются от доношенных не столько антропометрическими данными, сколько физиологическими особенностями. Нужно учесть, что даже в норме тазобедренные суставы у новорожденных являются незрелой структурой.

Таким образом, среди предрасполагающих факторов развития патологии суставов можно выделить следующие:
- генетическую предрасположенность;
- тазовое предлежание плода;
- токсикоз беременных;
- прием во время беременности некоторых лекарственных препаратов;
- маловодие;
- гинекологические заболевания беременной;
- крупный плод;
- многоплодную беременность и т. д.
Недоразвитие тазобедренных суставов у новорожденных часто приводит к возникновению различных форм дисплазии, а также вывиха или подвывиха головки бедренной кости.
Основные симптомы патологии и методы диагностики
Предварительный диагноз “незрелость тазобедренных суставов” может быть поставлен малышу еще в роддоме. Если это случилось, то родители малыша направляются на осмотр детского ортопеда. Не стоит затягивать с походом к доктору! Наиболее эффективным является лечение детей первого года жизни. Дело в том, что окостенение головки бедра происходит в возрасте 7-9 месяцев, причем у девочек этот процесс происходит быстрее, чем у мальчиков.
Дифференциальный диагноз устанавливает ортопед на основании осмотра, опроса родителей и визуализирующих методов исследования. Наиболее точные диагностические данные дает ультразвуковое исследование тазобедренного сустава у новорожденных или ультрасонография. После 3-х месяцев возможно рентгеноскопическое исследование, которое также достаточно информативно. Существует определенная ультразвуковая классификация, позволяющая определить степень зрелости суставов (по Графу).
Согласно данной классификации, тип 2а по Графу у недоношенных детей и детей в возрасте до 3-х месяцев обозначает незрелый диспластичный сустав, и такое состояние требует наблюдения в динамике. Если подобная картина наблюдается у детей в возрасте более 3-х месяцев, то ребенок нуждается в соответствующем лечении.
Явные симптомы патологии наиболее ярко выражены у детей в возрасте 2-3 месяцев. Некоторые признаки у детей первого месяца жизни можно считать вариантом нормы. Среди прочих принято выделять основные симптомы незрелости тазобедренных суставов:
- укорочение бедра на пораженной стороне;
- мышечная гипотония;
- асимметрия кожных складок;
- ограничение в отведении сустава;
- симптом “щелчка” (или Маркса-Ортолани).
Точный диагноз можно поставить лишь при наличии нескольких диагностических признаков, так как некоторые из них могут быть ложными. Асимметрия кожных складок у малышей первого месяца жизни может пройти к 3 месяцам сама, укорочение бедра может отсутствовать при двустороннем поражении, а симптом Маркса-Ортолани обнаруживают у половины новорожденных, однако к 3 месяцам он проходит без какого-либо вмешательства извне.
Коррекция дисплазии при незрелых тазобедренных суставах
Существует множество методик лечения и коррекции данной патологии. Самый распространенный метод консервативного лечения заключается в удержании ножек малыша в определенном положении (сгибания и отведения). С этой целью используют:
- наложение шин;
- ортопедические аппараты;
- стремена Павлика;
- специальные подушки;
- широкое пеленание.

При лечении детей младшего возраста необходимо обратить внимание на следующий момент. Приспособления для удержания конечностей в нужном положении не должны причинять малышу дискомфорт и полностью ограничивать его движения.
Это очень важно для самочувствия ребенка.
Большое значение в процессе выздоровления имеют массаж и лечебная физкультура. Для каждого малыша специалисты подбирают индивидуальный комплекс упражнений и определенную технику массажа, направленную на укрепление мышц. Такие процедуры проводят, как правило, в специализированных кабинетах при поликлиниках. Однако ортопед может показать родителям ряд упражнений, которые они могут проводить сами в домашних условиях.
Если консервативная терапия оказывается неэффективной, то принимают решение о вправлении вывиха с последующей фиксацией гипсовой повязкой. Такое лечение применяют у детей в возрасте от 2 до 5 лет. После 5 лет такое лечение не представляется возможным. В особо тяжелых случаях возможно оперативное вмешательство. В ходе операции производится открытое вправление вывиха.
Нужно отнестись к рекомендациям специалистов со всей ответственностью. Последствия недолеченной дисплазии могут проявиться как в детском и юношеском, так и в более старшем возрасте. Дисплазия тазобедренных суставов является причиной развития диспластического коксартроза тазобедренного сустава у людей в возрасте 25-55 лет.
Важно осознавать, что чем раньше начато лечение и устранены патологические изменения в незрелых тазобедренных суставах, тем более благоприятным оказывается прогноз.
Врожденный вывих бедра - одно из наиболее тяжелых ортопедических заболеваний у детей. Раннее выявление и лечение этого заболевания предупреждает инвалидность, поскольку полного выздоровления можно добиться только при лечении детей с первых дней жизни.
Дисплазией тазобедренного сустава называют неправильное, задержанное или извращенное развитие тазобедренного сустава.
В формировании тазобедренного сустава участвуют: костнохрящевая ткань, связочно-капсульный аппарат, а также окружающие сустав мышцы. При патологии одного из этих компонентов или при их сочетании нарушается нормальное развитие тазобедренного сустава, что может выражаться:
В уплощении и неправильной форме вертлужной впадины с изменениями хрящевых структур;
В замедленном процессе окостенения и малых размерах головки бедра;
В повороте проксимального отдела бедра кпереди (антетор- сия);
Чрезмерной растяжимости капсульно-связочного аппарата сустава;
Изменениях мышц, окружающих сустав.
Различают предвывих, подвывих и вывих бедра.
Если дети рождаются с растянутой капсулой тазобедренного сустава и у них имеется вывихивание и последующее легкое вправление головки во впадину (симптом соскальзывания), то такое состояние называют предвывихом. Предвывих характеризуется сохранением правильных соотношений в суставе, но в 1 5-25 % случаев он может трансформироваться в подвывих и вывих бедра.
При подвывихе бедра головка смещается кверху и в сторону, но не выходит за пределы лимбуса (хрящевой части) вертлужной впадины. Костная часть впадины умеренно уплощена и вытянута в длину.
При вывихе бедра капсула сустава растянута, костная часть вертлужной впадины уплощена, головка бедра находится вне впадины, лимбус смещен внутрь сустава, завернут или деформирован в «комочек».
Этиология: велик фактор наследственности; а также патологии беременности - как механической природы (узость матки, мало- и многоводие, особенности положения плода), когда вынужденное длительное неправильное положение конечности мешает ее правильному формированию; так и токсической (внутриутробные инфекции, токсикоз беременности, гормональная и витаминная недостаточность материнского организма), когда не хватает материала для формирования костной и хрящевой ткани.
Клинические признаки:
1. Симптом соскальзывания или вправления и вывихивания головки бедра. У ребенка в положении на спине сгибают сведенные вместе ножки в коленных и тазобедренных суставах до угла 90°. При осторожном отведении с одновременным вытягиванием по оси бедра и легком надавливании на большой вертел головка бедра со щелкающим звуком вправляется в вертлужную впадину. При приведении головка вывихивается с тем же характерным звуком. Симптом соскальзывания - признак неустойчивости тазобедренного сустава. Он характерен для новорожденных и часто исчезает к 7-10-му дню, к моменту повышения мышечного тонуса. Крайне редко сохраняется у детей до 1 -2-месячного возраста.
2. Симптом ограничения отведения бедер. У ребенка, лежащего на спине, без насилия разводят в стороны ножки, согнутые в тазобедренных и коленных суставах. В норме удается отвести ножки до горизонтальной плоскости (до угла 85-90°). При наличии вывиха отмечается ограничение отведения.
У детей с 5-7-го дня жизни и до 2-3-го месяца жизни имеется физиологическое повышение мышечного тонуса, и развести бедра до 180° у них не удается. Но при наличии патологии сустава с одной стороны будет явная асимметрия степени отведения ног - на стороне вывиха ограничение отведения будет выражено сильнее.
3. Асимметрия кожных складок бедер. При одностороннем вывихе отмечается смещение складок на стороне вывиха вверх, иногда - увеличение числа складок. Этот признак не абсолютный, иногда и у здоровых детей может наблюдаться асимметрия расположения и количества складок на бедрах.
4. При одностороннем вывихе отмечается укорочение конечности. У новорожденных и детей первых месяцев жизни определить длину ножек сантиметром практически невозможно, поэтому о разнице в длине ног судят по уровню расположения коленных суставов. Для этого ребенка кладут на спину, сгибают ножки в тазобедренных и коленных суставах, стопы ставят на пеленальный стол и определяют уровень коленок. На стороне вывиха уровень коленного сустава ниже.
5. У спокойно лежащего ребенка при полном расслаблении мышц можно наблюдать наружную ротацию ножки в результате вывиха и патологической антеторсии.
Все перечисленные ранние клинические признаки не являются достоверными и специфичными, они могут встречаться и при другой патологии - повышении мышечного тонуса при синдроме мышечной дисгонии, спастических параличах, при общей патологии костной системы; а также иногда и у здоровых детей. Поэтому диагноз врожденного подвывиха и вывиха бедра ставят только после дополнительного обследования (рентгенографического или ультразвукового).
До недавнего времени решающее значение в диагностике патологии тазобедренных суставов имел рентгенографический метод. Но этот метод обладает рядом недостатков:
У детей первых месяцев жизни рентгенографическая визуализация вертлужной впадины затруднена, потому что впадина частично состоит из хрящевой ткани, невидимой не рентгенограмме, а видимая тень костной части впадины позволяет лишь приблизительно судить о соотношении впадины и головки;
Ядро окостенения головки бедренной кости появляется лишь в возрасте 3-6 мес., что также не позволяет точно охарактеризовать ее положение относительно впадины;
У маленьких детей очень сложно добиться точной, симметричной укладки при проведении рентгенографического исследования. Неправильная укладка влияет на трактовку и может привести к ошибочному диагнозу;
Лучевая нагрузка, которую приходится повторять при неправильно сделанном снимке и при контроле лечения.
В последние годы все большее распространение получает ультразвуковой метод диагностики дисплазий тазобедренных суставов, благодаря его преимуществам перед рентгенографией:
Ультразвук позволяет визуализировать все компоненты сустава - хрящевые, мышечные, соединительнотканные и костные;
Метод безвреден;
Исследование проводится в режиме реального времени, что позволяет проводить функциональные пробы, то есть осуществлять движения в суставе под контролем ультразвука;
Ультразвуковое исследование может многократно повторяться в процессе лечения;
Метод прост и доступен, программа построения стандартных линий и расчета углов заложена в большинство ультразвуковых приборов.
Следует отметить, что сонограммы и рентгеновский снимок, сделанные в одно и то же время, сложно сравнивать - на снимке часто еще можно диагностировать дисплазию, но сонограмма уже показывает вызревание сустава до I типа (нормальный зрелый сустав).
Наиболее распространенная методика ультразвукового исследования тазобедренных суставов была разработана австрийским ортопедом Рихардом Графом в 1984 г.
Показания к ультразвуковому исследованию тазобедренных суставов:
1) клинические признаки патологии тазобедренного сустава;
2) ягодичное и тазовое предлежание, крупный плод, многоплодная беременность, беременность с маловодием, кесарево сечение;
3) отягощенная наследственность по заболеваниям опорнодвигательного аппарата (любая скелетная патология в семье - сколиоз, привычный вывих плеча, косолапость, вывих тазобедренного сустава, особенно у отца).
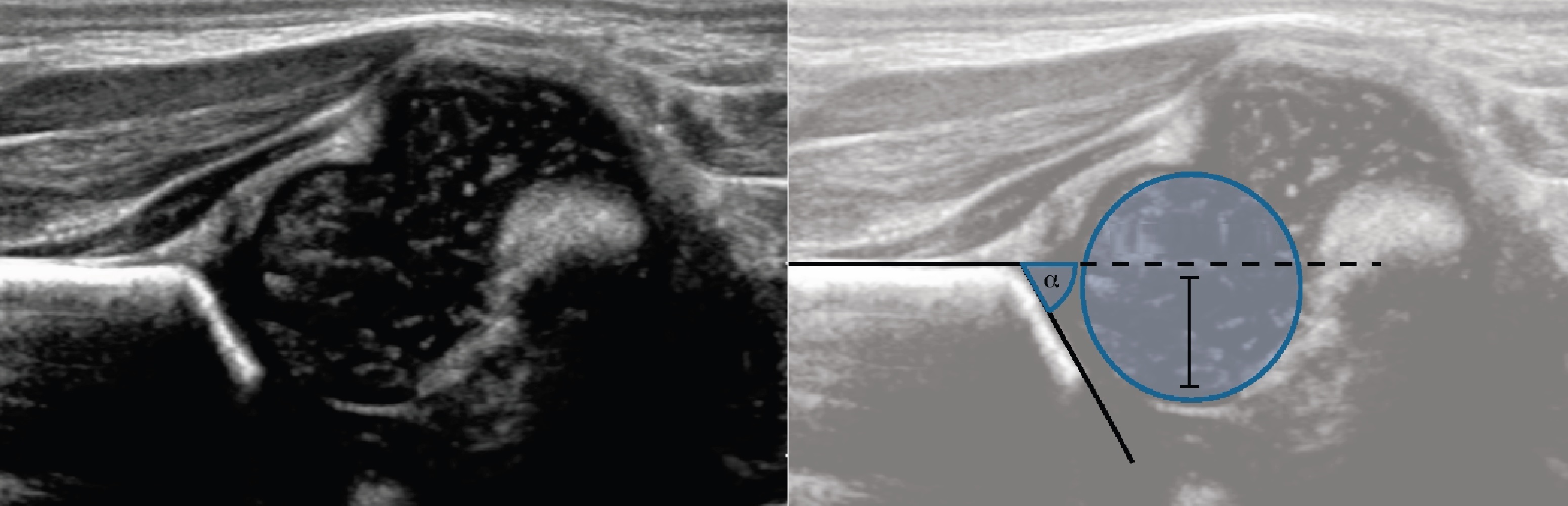
Строение тазобедренного сустава (рис. 11.4):
Подвздошная кость с костным выступом - крайней точкой костной части вертлужной впадины;
Хрящевая головка бедра с ядром окостенения;
Проксимальная часть бедренной кости;
Лимбус - хрящевая часть вертлужной впадины (суставная губа);
Вертлужная впадина.
Исследователем проводится визуальная (качественная) оценка эхограммы: расположение в вертлужной впадине головки бедренной кости, наличие или отсутствие ядра окостенения головки, его величина и симметричность, форма верхнего костного края подвздошной кости (угловой или округлый) и количественная оценка формирования сустава - измерение углов.
Линии для оценки суставных углов:
1) основная (базовая) линия - по наружному краю подвздошной кости, практически параллельно поверхности бедра;
2) линия костной крыши - через верхний костный край вертлужной впадины и нижний край подвздошной кости;
3) линия хрящевой крыши - через верхний костный край и середину лимбуса.
При пересечении этих линий появляются углы: угол а - между базовой линией и линией костной крыши - показывает глубину костной части вертлужной впадины, чем он больше, тем глубже впадина. В норме угол а л 60°.
Угол р - между базовой линией и линией хрящевой крыши - характеризует хрящевую часть вертлужной впадины. В норме угол (3 Л 55°.
Кроме измерения углов при ультразвуковом исследовании тазобедренных суставов можно получить дополнительную информацию о стабильности сустава, используя функциональные пробы - проводя пассивные движения ножки ребенка. В норме головка бедра находится в суставной впадине и не изменяет своего положения в суставе, если она выходит из впадины, это косвенно указывает на слабость суставной капсулы.
Основываясь на результатах исследования величины углов и состояния тканей сустава, по классификации Р. Графа выделяют несколько типов суставов (табл. 11.2, с. 294):
I тип, подтип А - нормальный, полностью зрелый сустав. Костная часть крыши вертлужной впадины преобладает, сформирована правильно, верхний костный край имеет вид угла (рис. 11.4). Центр головки бедра лежит ниже базовой линии. Лимбус узкий, проецируется латерально от головки бедра. Угол а 3* 60°, угол (3 I тип, подтип Б - переходный тип, транзиторная форма строения сустава. Головка центрирована, лимбус несколько укорочен, несколько удлинена костная часть впадины, верхний костный край слегка закруглен. Угол а > 60°, угол р > 55°.
II тип (А и Б) - задержка развития или задержка оссификации сустава - соотношение между хрящевой и костной частью вертлужной впадины смещено в сторону хрящевого компонента. Хрящевая часть крыши сустава расширена, но полностью покрывает головку бедра, наружный костный край умеренно уплощен, округлый. Угол а = 50-60°, угол р = 55-70°.
Подтипом IIA считаются указанные изменения у недоношенных детей, детей с соматической патологией и общей задержкой развития до 3 мес. жизни - то есть тип II А - физиологическая задержка развития тазобедренного сустава. Если указанные изменения сохраняются после 3 мес. жизни, сустав относят ко ПБ типу и рассматривают как проявление дисплазии сустава, требующей ортопедического лечения. При выявлении II А типа сустава у ребенка на первом месяце жизни ультразвуковое исследование повторяют через 1-2 мес. - если это физиологическая задержка развития, то II тип сустава переходит в I.
Тип IIB - предвывих - верхний костный край вертлужной впадины значительно закруглен, но линия хрящевой крыши покрывает головку (рис. 11.5), возможна небольшая децентрация головки при проведении функциональных проб. Угол а = 43-50°, угол Р = 70-77°.
Такие дети требуют лечения, но II В подтип сустава в ряде случаев может быть вариантом развития и в дальнейшем без лечения через 3 мес. переходить в I тип.
Тип III - подвывих - характеризуется тяжелой задержкой развития сустава с выраженным уплощением крыши вертлужной впадины. Хрящевая крыша расширена, лимбус оттеснен кнаружи, головка децентрирована (рис. 11.6). Угол а 77°.
Подтип IIIА - указанные признаки не сопровождаются структурными изменениями хрящевой крыши вертлужной впадины.
Подтип IIIБ - увеличивается эхоплотность хрящевой крыши - вследствие давления децентрированной головки бедра не на плотную костную часть впадины, а на более мягкий хрящ, происходит изменение гистологической структуры хряща.
Такие дети нуждаются в ортопедическом лечении, возможен переход в I тип через 5-6 мес.
Тип IV - вывих головка бедра находится вне полости сустава, в надацетабулярной части, закрывая хрящевую часть впадины
 |
 |
(рис. 11.7) - лимбус не визуализируется, угол (i измерить невозможно. Костный край впадины резко уплощен, угол а Детям с вывихом бедра необходимо ортопедическое лечение. Зрелый стабильный тазобедренный сустав (I тип) может дислоцироваться:
1) при нейромышечной патологии (церебральный паралич, менингомиелоцеле и др.);
2) после коксита;
3) если первичный диагноз «тип I» б
Оптимальные сроки для проведения УЗИ суставов. С помощью ультразвука можно исследовать тазобедренные суставы у детей с первых дней жизни, в том числе и у недоношенных детей. Клинически нестабильные суставы следует проверять в первые 2 нед. жизни, чтобы как можно раньше начать лечебные мероприятия. Своевременной считают диагностику предвывиха, подвывиха и вывиха бедра в первые 3 мес. жизни - лечение, начатое в эти сроки, максимально эффективно; диагностика в более поздние сроки считается запоздалой. У детей из группы риска без клинических признаков патологии исследование следует проводить на 4-6-й неделе жизни - к этому времени большинство незрелых суставов самостоятельно вызревают и стабилизируются без лечения.
Врожденные отклонения вроде подвывиха, вывиха и дисплазии обнаруживаются благодаря проведению УЗИ тазобедренного сустава у грудничков.
Чаще эти болезни встречаются у недоношенных детей, но иногда заболевания передаются по наследству.
Диагностировать это отклонение в развитии ребенка важно. Игнорирование дисплазии чревато появлением артроза.
Причиной врожденной неполноценности сустава может быть такое положение ребенка в утробе, когда он сидит тазом вниз.
У малыша может появиться дисплазия, если он полный и весит более 5 кг. Также эту болезнь может провоцировать токсикоз у беременной девушки юного возраста.
Грудничка, находящегося в группе риска, постоянно наблюдают, хотя он может оказаться совершенно здоровым.
Обязанность следить за тем, не нарушена ли у новорожденного подвижность тазобедренных суставов, возлагается на ортопеда. Осмотры на предмет врожденной дисплазии будут проводить в течение года после рождения ребенка.
О дисплазии соединения тазовой и бедренной кости у новорожденных свидетельствует неправильные размещение и глубина кожных складок.
Врачебному осмотру подвергаются складочки под обеими ягодицами, под коленями и в паху. Дисплазию можно исключить, если все складочки схожи и образуются по одной линии.
Но по этому признаку точно диагностировать неполноценность сустава нельзя. У большинства новорожденных складочки на одной ягодице могут быть глубже, чем на другой.
Они становятся идентичны только через три месяца после рождения. Иногда дисплазия имеется и на левом, и на правом суставе, поэтому определить ее сложно.
При сравнении расположения коленных чашечек ортопед может заметить, что одна ножка у малыша несколько короче другой. Это уже очевидный симптом нарушения функциональности суставов.
Но он встречается редко, так как характерен только для новорожденных с тяжелой формой заболевания. В этом случае бедро уже вывихнуто, смещена назад головка кости.
Врач сможет точно определить дисплазию по симптому соскальзывания или «щелчка». Для этого ортопеду необходимо положить ребенка на спину и развести его ножки.
Если сустав работает полноценно, бедра новорожденного коснутся стола, образуя прямой угол в 90 градусов.
О наличии нарушений «скажет» особый щелчок, причем ножки будет невозможно развести до конца. Когда врач отпустит ножки ребенка, они вернутся в изначальное положение, совершая резкое движение.
Определить патологию вывиха этим способом можно только в течение двух первых недель после рождения малыша.
Что бедро новорожденного ограничено в движении, можно выявить через три недели после рождения ребенка.
При игнорировании этих симптомов дисплазии у новорожденного болезнь может прогрессировать. Ребенку будет трудно передвигаться.
Степень вывиха бедра и виды дисплазии
У новорожденных детей кости и хрящики еще хрупкие, развиты не до конца. Головку бедренной кости фиксируют на своем месте связки и хрящевой ободок, окружающий вертлужную впадину.
Если у грудничка имеются анатомические нарушения, хрящевой ободок недоразвит, вертлужная впадина плоская, а не шарообразная.
Дисплазия может быть разной степени выраженности. Собственно дисплазия суставов, то есть неполноценность их функционирования, выявляется только после проведения обстоятельной диагностики.
Предвывих можно обнаружить, если капсула сустава растянутая, а головка бедра смещена в сторону, но легко погружается на свое место.
Подвывих бедра – это следствие незначительного смещения головки кости относительно суставной впадины. В результате связки головки бедренной кости напрягаются и растягиваются.
О полном вывихе бедра грудничка свидетельствует максимальное смещение головки кости. Она выходит за границу вертлужной впадины, вверх или вперед.
Из-за этого верхняя часть хрящевого ободка приплюснута к головке кости и загнута внутрь. Оттого капсула сустава растягивается.
Дисплазия тазобедренного сустава представлена несколькими видами. Заболевание называется ацетабулярным, если нарушена функциональность исключительно вертлужной впадины.
В этом случае впадина перестает быть выпуклой и уменьшается, а ободок хряща выглядит недоразвитым.
Дисплазия бедренной кости у новорожденных – заболевание, при котором уменьшен или увеличен угол между шейкой бедра и его телом.

Ротационная дисплазия представляет собой нарушение конфигурации движения сустава. Все суставы бедра должны двигаться по своей траектории, тогда это норма.
Все перечисленные состояния позволяет диагностировать ультразвуковое обследование.
Если вовремя принять меры и сделать УЗИ, получится избежать перехода предвывиха в вывих и серьезных осложнений – искривления осанки, плоскостопия, сколиоза и остеохондроза.
Диагностика дисплазии суставов ультразвуком
На ультразвуковом обследовании соединительной ткани между бедренной костью и тазом новорожденного малыша нужно положить на бочок.
Затем ребенку необходимо помочь согнуть ножки и подержать их в таком положении, пока врач проводит осмотр.
Определенные участки бедра ребенка обработают гелем, не вызывающим аллергии, а затем начнут водить по ним датчиком ультразвукового оборудования.
После обследования одного бедра новорожденного перекладывают на другой бок и повторяют те же действия.
С целью увидеть на экране монитора сдвинута ли от центра головка сустава, бедро ребенка поднимают, прижимают к животику и поворачивают.
Так УЗИ тазобедренных суставов у детей позволяет точно диагностировать врожденную неполноценность сустава.
УЗИ желательно делать через полчаса после кормления ребенка, чтобы он случайно не срыгнул молоко во время процедуры.
Ультразвуковое обследование будет результативнее, если новорожденный малыш будет чувствовать себя комфортно и спокойно, то есть будет сытым и здоровым.

В ходе проведения УЗИ тазобедренных суставов у детей врач делает снимок, который отражает состояние сустава в переднезадней проекции. По полученному изображению врач измерит показатели альфа и бета углов.
Альфа-угол свидетельствует о степени подвижности и наклоне костной ткани вертлужной впадины.
Бета-угол отражает то же самое, но касательно хрящевой ткани. Норма первого показателя – более 60 градусов, второго – менее 55.
Расшифровка протокола УЗИ, если обнаружен подвывих, включает иные показатели углов.
Углы α и β будут отклоняться от нормы более чем на 20 градусов, то есть α составит более 43 градусов, а β – более 77.
Когда у ребенка вывих, расшифровка содержит следующие показатели углов: α – ровно 43 градуса, β – от 78 градусов.
Но если вертлужная впадина сустава у новорожденных еще не скошенная, а полукруглая, то наблюдается не подвывих или вывих, а дисплазия. При дисплазии определяют особые значения углов. Альфа-угол составит 43 – 59 градусов, а бета – 55 – 77.
Помимо этого, врач должен указать в протоколе обследования степень повреждения соединительной ткани бедра. Отметки «I тип A» или «I тип B» в заключении УЗИ – это норма.
Буква A говорит о том, что сустав сформирован нормально, а B – лимбус слегка укорочен, но центр не смещен.
Если норма развития суставов у новорожденных нарушена, врач поставит в протоколе II тип A (задержка развития), III тип A (крыша вертлужной впадины плоская, но структуру хряща нормальная) или III тип B (серьезные структурные изменения).

Дисплазия IV типа – самая тяжелая. При этом костная крыша сильно согнута внутрь, а хрящ – деформированный и укороченный.
Сделать УЗИ суставов новорожденному можно два раза за один месяц. Этот вид обследования бесполезно делать после 2-х месячного возраста малыша, потому что с этого момента головка бедренной кости начинает окостеневать.
Новорожденного, который относится к группе риска по дисплазии суставов или у которого имеются явные признаки этой болезни, стоит срочно осмотреть ультразвуком. Этот метод обследования не причинит ему вреда и предоставит точную информацию.
Тазобедренный сустав состоит из головки бедренной кости и вертлужной впадины. Вертлужную впадину образуют подвздошная, седалищная и лобковая кости. У детей три кости соединяет Y-хрящ. К 16-ти годам Y-хрящ окостенеет, тогда образуется единая безымянная кость.
К костному краю вертлужной впадины прикрепляется волокнисто-хрящевая суставная губа, которая увеличивает охват головки и выполняет роль присоски. Кнаружи от суставной губы крепится суставная капсула; головка и большая часть шейки оказываются в полости сустава.
Нажимайте на картинки, чтобы увеличить.
Врожденная дисплазия тазобедренных суставов встречается с частотой 6-20 случаев на 1000 новорожденных. При дисплазии костный край вертлужной впадины неполноценно развит, головка бедренной кости смещается кнаружи (подвывих) или выходит за пределы впадины (вывих).
От постоянного трения о сверхподвижную головку суставная губа превращается в плотное фиброзное кольцо, суставная капсула растянута и утолщена. Если образуются спайки между суставной губой и дном впадины или суставной капсулой и подвздошной костью, вправление вывиха затруднено.

Признаки дисплазии тазобедренного сустава: разная длина ног, асимметрия ягодичных складок, ограничение разведения бедер. Когда вертлужная впадина неглубокая, то головка легко вывихивается и вправляется при пробе Барлоу-Ортолани.
Младенец лежит на спине, ноги согнуты в коленях и приведены к средней линии. Деликатно надавите на колено вдоль оси бедра, при вывихивание слышно щелчок. Постепенно разводите ноги, вправление вывиха также сопровождает щелчок.

Нагрузка на кости определяет их форму. Если головка бедра сверхподвижная или вывихнута, то кости и связки тазобедренного сустава развиваются уродливо. Ранняя диагностика врожденной дисплазии тазобедренного сустава определяет эффективность лечения и исход.
УЗИ тазобедренных суставов у младенцев
У новорожденного головка бедренной кости хрящевой плотности, что позволяет оценивать вертлужную впадину методом УЗИ. У детей старше 6 месяцев возможности ультразвука ограничены из-за окостенения краев впадины и частично головки.
Младенец лежит на спине или на боку. Бедро оценивают в нейтральном (15-20°) и согнутом (90°) положениях. Линейный датчик 7-15 МГц располагают в проекции большого вертела параллельно (1) или перпендикулярно (2) поясничному отделу позвоночника.

На первом этапе тазобедренный сустав сканируют в продольной плоскости. Проводят основные линии, измеряют костное покрытие головки, расстояние от лобковой кости до головки, ∠α и ∠β, а также определяют тип строения по Графу.
На втором этапе оценивают стабильность тазобедренного сустава сустава при пробе Барлоу-Ортолани. В нестабильном суставе костное покрытие головки уменьшается, а расстояние от лобковой кости до головки и ∠β увеличиваются.
На третьем этапе тазобедренный сустав сканируют в поперечной плоскости. В случаях нестабильности, подвывиха или вывиха определяют кпереди или кзади смещается головка при пробе Барлоу-Ортолани.
Продольное сканирование тазобедренных суставов
Датчик располагают в проекции большого вертела параллельно поясничному отделу позвоночника. Найдите самое глубокое место вертлужной впадины. Отрегулируйте наклон датчика, чтобы линия тела подвздошной кости лежала строго горизонтально (2).

Пока головка бедренной кости хрящевой плотности, имеется акустическое окно для исследования вертлужной впадины. При продольном сканировании документируют по два снимка: первый — обзорный, второй — с линиями и углами.

Проведите базовую линию по наружному контуру подвздошной кости и обозначьте головку бедренной кости, аппарат автоматически вычисляет степень костного покрытия головки. Костное покрытие головки в случаях предвывиха 40-50%, подвывиха <40%, вывиха <9%.
Когда головка смещается кнаружи, освободившееся пространство заполняет гиперэхогенная круглая связка и жир. При подвывихе и вывихе расстояние от лобковой кости до головки >6 мм, разница между бедрами >1,5 мм (3). Толстый хрящ лобковой кости считают вариантом нормы (4).

Линии костной (красная) и хрящевой (зеленая) крыши проходят через костный выступ, а так же начало Y-хряща и центр гиперэхогенного кончика суставной губы, соответственно. Степень развития костной крыши определяет ∠α, а хрящевой крыши ∠β.

Если край подвздошной кости округлый, костный выступ определяют в точке перехода дуги наружного контура вертлужной впадины в дугу наружного контура подвздошной кости. Обратите внимание, все линии проходят по наружному контуру костей.

Типы тазобедренных суставов по Графу

Тип 1 : ∠α>60°, костное покрытие головки >50%
1а : ∠β<55°. Костная крыша хорошо контурирует, костный выступ угловой. Хрящевая крыша с узким основанием, покрывает головку. Заключение: Зрелый т/б сустав (тип 1а). Не требует дальнейшего наблюдения.
1b : 55°<β<77°. Костная крыша хорошо контурируется. Костный выступ слегка сглажен. Хрящевая крыша с расширенным основанием, покрывает головку. Заключение: Транзиторный тип строения т/б сустава (тип 1b). Повторное УЗИ через 3 месяца.
Тип 2 : 43°<α<59°, костное покрытие головки 40-50%
2a : 50°<α<59° у детей младше 3-х месяцев. Костная крыша определяется не четко. Костный выступ умеренно уплощен, округлый. Хрящевая крыша с широким основанием. Заключение: Физиологическая задержка развития т/б сустава (тип 2а). Повторное УЗИ в 3 месяца.
2b : 50°<α<59° у детей старше 3-х месяцев. Костная крыша определяется не четко. Костный выступ умеренно уплощен, округлый. Хрящевая крыша с широким основанием. Заключение: Дисплазия тазобедренных суставов (тип 2b). Стремена Павлика и контроль УЗИ 1 раз в месяц.
2c : 43°<α<49°, 70°<β<77°. Костная крыша уплощена. Костный выступ закруглен или плоский. Хрящевая часть крыши расширена, но еще охватывает головку бедра. Заключение: Тяжелая дисплазия т/б сустава (тип 2с), предвывих. При стабильном суставе — стремена Павлика, а при нестабильности — гипсовая повязка на 3 недели, затем стремена Павлика. Контроль УЗИ 1 раз в месяц.
2d : 43°<α<49°, β>77°. Костная часть крыши уплощена. Костный выступ закруглен или плоский. Хрящевая крыша расширена. Заключение: Тяжелая дисплазия т/б сустава (тип 2d), предвывих (близко к децентрации головки). Гипсовая повязка на 3 недели, затем стремена Павлика. Контроль УЗИ 1 раз в месяц.
Тип 3 : ∠α<43°, костное покрытие головки <40%
3a : Костная крыша и костный выступ плоские. Хрящевая крыша заворачивается кверху, эхоструктура однородная. Стойкая децентрация головки бедра. Заключение: Тяжелая дисплазия т/б сустава (тип 3а), подвывих. Закрытая репозиция, затем гипсовая повязка на 3 недели, далее стремена Павлика. Контроль УЗИ 1 раз в месяц.
3b : Типе 3b встречается при запущенной форме хронического вывиха бедра. Хрящевая часть крыши поврежденная — небольших размеров, неправильной формы, неоднородная.
Тип 4 : ∠α<43°, костное покрытие головки <9%
Костная крыша почти плоская. Головка полностью выходит за границы вертлужной впадины. Суставная губа вывернута или зажата между головкой и вертлужной впадиной. Заключение: Тяжелая дисплазия т/б суставов (тип 4), вывих. Закрытая или открытая репозиция, затем гипсовая повязка на 3 недели и стремена Павлика. Контроль УЗИ 1 раз в месяц.

Поперечное сканирование тазобедренных суставов
В нейтральном положении на поперечном срезе Y-хрящ между седалищной и лобковой костью обозначает центр дна вертлужной впадины. В норме центр головки проходит через Y-хрящ (1), при подвывихе — смещается на 5-6 мм (2), а при вывихе вся головка вне впадины (3).


В положении сгибания на поперечном срезе головка погружена в «чашу» из метафиза спереди и седалищной кости сзади (1). При подвывихе головка смещаются кнаружи (2), а при вывихе садится верхом на седалищную кость (3).


Задачи
Задача. На УЗИ т/б сустав: ∠α=65° (1) и ∠β=60° (2). Другие линии начертаны не правильно, поэтому углы не корректные. Заключение: Транзиторное строение (тип 1b) т/б сустава.

Задача. На УЗИ т/б сустав: ∠α=56°, ∠β=59°; костное покрытие головки 58%. Заключение: у ребенка до 3-х месяцев — физиологическая задержка развития (тип 2а), а у ребенка старше 3-х месяцев — дисплазия (тип 2b) т/б сустава.

Задача. На УЗИ т/б сустав: ∠α=68°, ∠β=62°; костное покрытие головки <50%. Проба Барлоу смещает головку кнаружи и вверх — ∠β=90-93°. Заключение: Зрелый (тип 1b) нестабильный т/б сустав.

Задача. На УЗИ т/б сустав: справа ∠α=60-62°, ∠β=66-70°; слева ∠α=46-48°, ∠β=90-93°. Заключение : Транзиторное строение (тип 1b) строения т/б сустава справа. Тяжелая дисплазия (тип 2d) т/б сустава, предвывих слева.

Задача. На УЗИ т/б сустав: ∠α=40°, ∠β=102°; костное покрытие головки <28%. Заключение:

Задача. На УЗИ т/б суставы, где ∠α<43°. Заключение: Тяжелая дисплазия (тип 3а) т/б сустава, подвывих.

Задача. Дисплазии т/б сустава типа 4 сопутствует вывих: головка смещена кнаружи и вверх, покрытие костной крыши минимальное (1); при тесте Барлоу определяется симптом пустой вертлужной впадины (2), хрящевая крыша завернута внутрь вертлужной впадины и препятствует вправлению вывиха (3).

Задача. Тяжелая дисплазия (тип 4) т/б суставов, вывих с обеих сторон. Чтобы определить направление смещения головки бедренной кости, оцените задний и передний край вертлужной впадины.

Задача. Ребенок в возрасте 6 месяцев, неоднократно осмотрен ортопедами, избыточная ротация левого т/б сустава. На УЗИ т/б суставы: слева ∠α=48°, ∠β=79°; справа ∠α=50°, ∠β=60°. Заключение: Тяжелая дисплазия (тип 2d) т/б сустава, предвывих слева. Дисплазия (тип 2b) т/б сустава, предвывих справа. На рентгене слева головка лежит вне сустава — вывих.

Задача. Новорожденный с положительной пробой Барлоу-Ортолани с обеих сторон. На УЗИ т/б суставы: справа ∠α=52°, ∠β=100°; слева ∠α=49°, ∠β=95°; костное покрытие головки <9% с обеих сторон. Заключение: Тяжелая дисплазия т/б суставов (тип 2d), вывих с обеих сторон.

Берегите себя, Ваш Диагностер !
Актуальной проблемой современной детской ортопедии является врожденный вывих бедра. По мнению ряда авторов в неблагоприятных регионах встречается данная патология до 20%. Ведущее значение в диагностике и лечении вывиха и профилактики его осложнений имеет ранняя диагностика у новорожденного еще в роддоме.
Начатое сразу же после рождения лечение в большинстве случаев восстанавливает анатомо-функциональное состояние тазобедренных суставов. В свою очередь ранняя диагностика врожденного вывиха на основании клинических данных зачастую затруднена и требует подтверждения данными лучевыми методами диагностики. Одним из таких является УЗИ тазобедренных суставов.
Традиционным методом диагностики остается рентгенография с использованием различных методик оценки (благодаря специальным схемам). Однако, по мнению многих специалистов, данный вид исследования может быть применен только у детей старше 3 месяцев. К сожалению, на этом сроке эффективность функциональных методов лечения минимальна.
В настоящее время самым объективным и безопасным методом ранней диагностики является УЗИ тазобедренных суставов.
- визуализация соединительнотканных и хрящевых компонентов сустава;
- отсутствие влияния ионизирующего излучения;
- возможность использования в реальном времени с проведением функциональных проб;
- при необходимости многократное использование;
- доступность и простота.
Все вышесказанное способствовало тому, что УЗИ тазобедренного сустава у детей стало основополагающей в ранней диагностике врожденного вывиха бедра .
Классификация нарушений соотношения (конгруентности) суставных поверхностей тазобедренного сустава :
- предвывих;
- подвывих;
- вывих.
Предвывих развивается в результате перерастяжения суставной капсулы. Клинически у таких детей отмечается вывихивание головки бедра с легким вправлением в дальнейшем. Отечественные авторы утверждают, что симптом соскальзывания встречается в 70-80% случаев. Данный феномен исчезает после 7-10 дней жизни в результате профилактического действия свободного пеленания и т.д.
В случаях стойкого нарушения центрации головки бедра во впадине, но без выхода её за пределы лимбуса, развивается подвывих.
Формирование вывиха может идти двумя различными способами :
- растяжение капсулы сустава с сохранением симптома соскальзывания;
- полное выскальзывание головки бедра из впадины, полная потеря контакта суставных поверхностей.
Описанные варианты развития сопровождаются тяжелыми патоморфологическими изменениями и нарушением образования различных элементов сустава у грудничков. В отдельную группу относятся нарушения на фоне диспластических процессов без нарушения центрации головки. В таком случае специальная ортопедическая помощь не требуется.
УЗИ в диагностике врожденной патологии
Показания к проведению УЗИ тазобедренного сустава:
- клинические признаки (нарушение отведения бедер, симптом соскальзывания и др.);
- особенности протекания беременности и родов (ягодичное и тазовое предлежания, сухие роды, многоплодная беременность);
- наследственность (наличие у родителей детей с врожденной ортопедической патологией).
Методика проведения УЗИ
УЗИ тазобедренных суставов проводится при помощи датчика линейного сканирования (частота – 5-7,5 МГц). Максимальная частота 7,5 МГц чаще используется при исследовании патологии у новорожденных. Все результаты УЗИ подвергаются расшифровке и фиксируются на термобумаге в виде изображения.
 На УЗ-изображении в норме костные структуры имеют гиперэхогенную структуру: крыша вертлужной впадины и диафиз бедренной кости. Головка бедра и лимбус имеют гипоэхогенную структуру. В процессе развития компонентов сустава можно отследить формирование ядер окостенения в головке бедра.
На УЗ-изображении в норме костные структуры имеют гиперэхогенную структуру: крыша вертлужной впадины и диафиз бедренной кости. Головка бедра и лимбус имеют гипоэхогенную структуру. В процессе развития компонентов сустава можно отследить формирование ядер окостенения в головке бедра.
Во время УЗИ тазобедренных суставов грудничок находится в положении лежа на боку с согнутыми в тазобедренном суставе на 20-30 о ногами. Датчик устанавливается над большим вертелом фронтально (при необходимости получения более четкого изображения датчик поворачивают в ту или иную сторону). После исследования сустава с одной стороны ребенка поворачивают на другую сторону и повторяют вышеописанные действия. Для выявления децентрации головки бедра целесообразно сделать функциональную пробу: приведение бедра к животу и поворот.
После визуальной оценки компонентов сустава у новорожденных и фиксации полученных результатов УЗИ тазобедренных суставов на бумаге проводят расшифровку УЗ-картинки с помощью угловых показателей. Для этого необходимо провести ряд линий:
- базовая линия – проходит через наружные отделы подвздошных костей и основание малой ягодичной мышцы;
- ацетабулярная линия – проходит от нижней точки костного компонента вертлужной впадины и верхнему;
- инклинационная линия – проходит через медиальные (внутренние) отделы лимбуса к костному выступу впадины;
- конвекситальная линия – проходит через наружные отделы костных фрагментов крыши впадины.
После измерения известных угловых величин выполняют расшифровку — оценку диспластических изменений у новорожденных согласно классификации R. GRAF:
- Тип 1А – норма, зрелый тазобедренный сустав;
- Тип 1Б – транзиторная форма (укорочение и расширение лимбуса без нарушения центрации);
- Тип 2 – задержка развития сустава (расширение хрящевой части крыши впадины с нечеткой визуализацией её костной части);
- Тип 2А – замедленное формирование (дети до 3 месяцев);
- Тип 2Б — замедленное формирование (дети старше 3 месяцев, необходимо ортопедическое лечение);
- Тип 2В – незначительная децентрация головки;
- Тип 3 – задержка развития с уплощением крыши впадины;
- Тип 3А – без структурных изменений впадины;
- Тип 3Б – структурная перестройка хрящевого компонента впадины;
- Тип 4 – тяжелая задержка развития (головка бедра находится вне суставной полости – симптом пустой впадины).
